Coraz więcej kobiet choruje na cukrzycę. Przekłada się to także na ilość kobiet w ciąży z cukrzycą. Od razu zaznaczę, że tym wpisie pominę diabetyczki z cukrzycą typu 2 czy tupu 1, które wiedzą już o swojej chorobie i (bardziej lub mniej) świadomie podejmują decyzję o potomstwie. Statystyki wskazują, że nawet u 10% potencjalnie zdrowych ciężarnych kobiet wykrywa się cukrzycę ciążową pierwszy raz w ciąży i to do nich chciałabym skierować ten post.
Cukrzyca ciążowa może pojawić się u każdej kobiety w ciąży, a jej przyczyny nie są oczywiste. Naukowcy wciąż prowadzą badania i próbują dociec, dlaczego kobiety doświadczają cukrzycy w ciąży, a także u jakich kobiet choroba występuje częściej. Teoretycznie najczęściej cukrzycę ciążową wykrywa się u kobiet, które obarczone są pewnymi czynnikami ryzyka, takimi jak:
– wiek powyżej 35 roku życia
– nadwaga lub otyłość
– nadciśnienie tętnicze
– występowanie w rodzinie cukrzycy typu 2
– zespół policystycznych jajników
– wielorództwo
– cukrzyca ciążowa w poprzednich ciążach
– urodzenie dziecka o masie ciała powyżej 4 kg.
Istnieje jednak grupa kobiet, u których nie stwierdza się wcześniej absolutnie żadnych czynników ryzyka cukrzycy ciążowej, a mimo tego w ciąży mają wykrytą cukrzycę. Zatem nie ma jakiejś sprawdzonej reguły. Moja osobista przyjaciółka urodziła 2 córki, nie miała żadnych czynników ryzyka, a w pierwszej ciąży wykryto u niej cukrzycę. Kiedy zaszła w drugą ciążę, była załamana i przewidywała, że na pewno będzie powtórka z rozrywki, ale nic takiego się nie wydarzyło – druga ciąża przebiegła prawidłowo, bez cukrzycy.
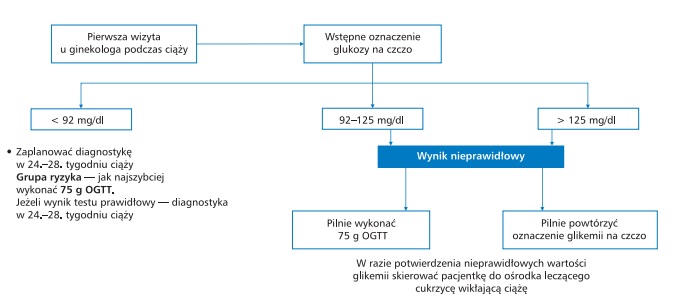
Jak wykrywa się cukrzycę ciążową? – test obciążenia glukozą
Z racji tego, że cukrzyca jest coraz bardziej powszechna wśród kobiet w ciąży, badanie w kierunku cukrzycy wykonywane jest obecnie rutynowo u każdej ciężarnej pomiędzy 24 a 28 tygodniem ciąży. Badanie to polega na podaniu ciężarnej glukozy (75g) rozpuszczonej w wodzie i obserwowaniu reakcji jej organizmu, czyli wydzielenia insuliny oraz szybkości regulacji poziomu cukru we krwi i szybkości wchłaniania się glukozy do tkanek. Po wypiciu roztworu glukozy mogą pojawić się nudności i zawroty głowy. Obserwacja możliwa jest dzięki pobraniu próbki krwi (żylnej) i oznaczeniu poziom cukru po jednej i po dwóch godzinach od wypicia glukozy. Pacjentka do czasu pobrania obu próbek nie może spożywać pokarmów, wykonywać wysiłku fizycznego, przyjmować leków ani przyjmować płynów.
Jeśli wynik odbiega od normy i cukry są od niej wyższe, rozpoznaje się cukrzycę ciążową. W tabeli poniżej znajdują się kryteria rozpoznania cukrzycy ciążowej (wg Zaleceń PTD 2017, IADPSG 2010 i WHO 2013):
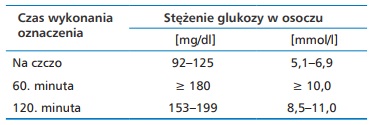
Czasami zdarza się, że cukrzyca ciążowa jest rozpoznawana już w pierwszym trymestrze ciąży – stąd tak ważne jest, by regularnie wykonywać badania laboratoryjne. Jeśli w pierwszym trymestrze wartość cukru we krwi na czczo u ciężarnej jest podwyższona, lekarz wcześniej niż standardowo, kieruje ciężarną na test obciążenia glukozą.
Kryteria rozpoznania cukrzycy w pierwszym trymestrze są takie same, jak w późniejszym okresie (patrz tabela powyżej).
Skąd się bierze cukrzyca w ciąży?
Przyczyny i ryzyko wystąpienia cukrzycy ciężarnych są wciąż badane, nie ma jednoznacznej odpowiedzi na to pytanie, jednak za główny powód wystąpienia tego stanu uważa się zmiany hormonalne zachodzące w organizmie kobiety w czasie ciąży. Ciąża to okres totalnego rozchwiania hormonalnego i wzmożonej ich produkcji.
Winą obarcza się głównie hormony produkowane przez łożysko, które mogą wywoływać insulinooporność, czyli zmniejszoną wrażliwość tkanek na insulinę. Insulina to hormon niezbędny do regulowania poziomu cukru we krwi, biorący też udział w metabolizmie białek i tłuszczy. Nadprogramowe kilogramy u ciężarnej także mogą potęgować zjawisko insulinooporności w organizmie. Ponadto, w ciąży organizm kobiety zaczyna wydzielać większą ilość glukagonu, hormonu który jest przeciwstawny do insuliny. Glukagon powoduje uwalnianie z wątroby glikogenu, który jest zamieniany w organizmie na glukozę, niewspółmiernie do możliwości trzustki, która nie jest w stanie zaspokoić zwiększonego zapotrzebowania organizmu na insulinę. Może wówczas dochodzić do rozwoju cukrzycy ciążowej. Najczęściej pojawia się ona w drugim lub trzecim trymestrze ciąży i z reguły (ale nie zawsze) ustępuje od razu lub kilka tygodni po porodzie.
Kobiety, które miały wykrytą cukrzycę ciążową, w przyszłości bardziej są narażone na cukrzycę typu 2. Zdarzają się też przypadki, kiedy cukrzyca ciążowa nie ustępuje po porodzie, wtedy najczęściej okazuje się, że to choroba autoimmunologiczna, cukrzyca typu I.
Jakie powinny być glikemie w ciąży? – normy
Wybór metody leczenia zależy od wyników poziomu glikemii. W pierwszej kolejności przyszła słodka mama otrzymuje glukometr, czyli niewielkie urządzenie służące do samodzielnych pomiarów cukru we krwi. Wybór glukometrów, a także innych sposobów sposobów mierzenia i kontrolowania poziomów cukru jest całkiem spory, dla świeżo rozpoznanej cukrzycy ciążowej nie ma to na początku znaczenia, jednak przyszła mama powinna skrupulatnie prowadzić dzienniczek pomiarów zapisując zarówno skład posiłków, jak i poziom glikemii w godzinę po każdym posiłku. Na tej podstawie można obserwować reakcje organizmu i szybko reagować na wszelkie nieprawidłowości odpowiednio modyfikując terapię. Obecnie za docelowe uznaje się następujące wartości glikemii w ciąży:
— na czczo i przed posiłkami: 70–90 mg/dl (3,9– –5,0 mmol/l)
— maksymalna glikemia w 1. godzinie po rozpoczęciu posiłku: < 140 mg/dl (< 7,8 mmol/l)
— między godziną 2.00 a 4.00: > 70–90 mg/dl (> 3,9– –5,0 mmol/l).
Reasumując, cukry przyszłej mamy powinny się kształtować pomiędzy 70 a 140 mg/dl.
Diagnoza – cukrzyca ciążowa i co dalej?
Kobiety u których zdiagnozowano cukrzycę ciążową powinny niezwłocznie skonsultować się z lekarzem diabetologiem i pozostać pod jego kontrolą do końca ciąży. Lekarz ginekolog powinien skierować do odpowiedniego ośrodka – najczęściej w Przychodniach Diabetologicznych przyjmuje lekarz, który może prowadzić ciężarną z cukrzycą ciążową. Trudniej mają pacjentki z cukrzycą z przed ciąży, te muszą się udać do ośrodka referencyjnego. Prawdę mówiąc, nie mi oceniać czy to ma sens (dla mnie nie ma, bo wolałabym chodzić do lekarza, który mnie zna od lat i prowadzi, zamiast w ciąży poznawać nowego diabetologa z ośrodka referencyjnego), ale dla kobiety w ciąży szybka konsultacja i ogarnięcie tematu cukrzycy, to kluczowa sprawa.

Dieta cukrzycowa, od czego zacząć?
Podstawową formą leczenia cukrzycy w ciąży jest dieta, która powinna dostarczać właściwą ilość składników pokarmowych. Idealnie, jeśli dieta ciężarnej jest opracowana indywidualnie, biorąc pod uwagę między innymi wzrost, wagę czy aktywność fizyczną przyszłej mamy. Jednak nie oszukujmy się, nie wszystkie mamy mogą sobie pozwolić na regularne konsultacje u dietetyka. Dlatego tak ważna jest świadomość tego co jemy i własne obserwacje. Podstawową zasadą przy komponowaniu posiłków jest to, by były różnorodne, czyli zawierały zdrowe węglowodany (np. zboża, kasze, ryż), białko (np. mięso, ryby, strączki) i dobre tłuszcze (np. oliwa). Przy cukrzycy ważne jest, aby wybierać produkty o niskim indeksie glikemicznym, czyli takie które nie powodują gwałtownego skoku poziomu cukru po ich spożyciu. Do takich produktów zaliczają się na przykład warzywa, orzechy, grube kasze (jęczmienna czy gryczana), pełnoziarnisty makaron czy razowa mąka.
Techniki kulinarne odpowiednie dla przyszłej mamy
Bardzo ważny jest sposób przyrządzania posiłków. Warto używać technik kulinarnych, które nie zwiększają kaloryczności potraw i produktów i pozwalają na zachowanie możliwie największych ilości wartości odżywczych. Referowane są gotowanie w wodzie, gotowanie na parze, pieczenie w folii/pergaminie, przyrządzanie potraw z rusztu, grilla. W ciąży zdecydowanie unikamy smażenia potraw, szczególnie w głębokim tłuszczu. Trzeba pamiętać, żeby makaron, ryż i kasze gotować tak, aby nie były rozgotowane. Wtedy znacznie szybciej podnoszą poziom cukru we krwi. To samo tyczy się warzyw – np. rozgotowana marchewka ma bardzo wysoki indeks glikemiczny, podczas gdy surowa – niski. Im produkt mniej przetworzony, tym lepszy, ale to zasada nie tylko dla kobiet ciężarnych.
Regularne spożywanie posiłków
Organizm dziecka pobiera składniki odżywcze przez całą dobę, dlatego w ciąży trzeba jeść regularnie, co 2-3 godziny. Najczęściej są to trzy główne (trochę większe) posiłki i 3-4 niewielkie przekąski. Posiłki nie powinny być zbyt obfite i obciążające układ pokarmowy. Lepiej zrezygnować z tłustych i ciężkich dań oraz opanować się przed zjedzeniem zbyt dużej porcji. Głównym celem jedzenia w ciąży jest stały dowóz energii i składników odżywczych do organizmu matki i maleństwa.
Jakie produkty należy ograniczać przy cukrzycy ciążowej?
Nie ma co się oszukiwać – najlepiej zupełnie odstawić cukier i słodycze, a przynajmniej mocno ograniczyć ich ilość. Na liście produktów, na które trzeba uważać, znajdują się także owoce, ze względu na zawartość fruktozy – naturalnie występującego w owocach cukru. Dopuszcza się dwie porcje owoców po ok. 100g, jednak najlepiej do posiłków przed godziną 15-tą (późnym popołudniem i wieczorem lepiej zrezygnować z owoców, żeby uniknąć ryzyka hiperglikemii). Ograniczenia warto wprowadzić także w przypadku mleka, które zawiera laktozę (rodzaj cukru prostego, który często mocno podbija w górę wynik na glukometrze). Przyszłe mamy z cukrzycą mleko powinny zastąpić jogurtem naturalnym lub kefirem czy maślanką. Zapominamy o mleku na śniadanie. Laktoza w połączeniu z poranną insulinoopornością to niemal pewna hiperglikemia (zbyt wysoki poziom cukru we krwi).
Aktywność fizyczna odpowiednia dla ciężarnych
Aktywność fizyczna dla kobiet z cukrzycą ciążową nie różni się od zaleceń dla kobiet ciężarnych bez cukrzycy. Należy jednak mieć na względzie, że przy cukrzycy, aktywność fizyczna jest jeszcze bardziej pożądana. Umiarkowany wysiłek fizyczny pomaga obniżyć glikemię. Najczęściej polecanymi formami aktywności dla kobiet w ciąży są spacery, nordic walking czy pływanie. Wybrany sport musi być bezpieczny dla mamy i dziecka, z ograniczonym ryzykiem przewrócenia się czy potencjalnych urazów. W ciąży zmienia się środek ciężkości, łatwo na przykład o wywrotkę na rowerze, co może nieść poważne skutki dla bezpieczeństwa ciąży. Przed podjęciem jakichkolwiek aktywności w ciąży należy konsultować się z lekarzem prowadzącym. Lekarz określa czy i jaka aktywność fizyczna jest dla danej kobiety, w danym momencie ciąży wskazana.
Co jeśli mimo diety cukry są zbyt wysokie?
Jeśli mimo stosowania odpowiedniej diety i aktywności fizycznej nie udaje się osiągnąć odpowiednich poziomów glikemii o poranku czy też w ciągu dnia po posiłkach, wtedy włącza się insulinę. W ciąży nie stosuje się przeciwcukrzycowych leków doustnych, gdyż nie są odpowiednio przebadane w badaniach klinicznych. To oczywiste, że lepiej nakłuć się raz dziennie igłą podając lek bezpieczny, niż przyjmować tabletki, które mogą spowodować jakiś niepożądany efekt u dziecka. Insulina to hormon obniżający poziom cukru we krwi, który z pewnością nie wpłynie negatywnie na rozwijające się dziecko. Dawki muszą być ustalone indywidualnie, nie ma jednego uniwersalnego schematu, który można dopasować do każdej kobiety z cukrzycą ciążową. Tutaj trzeba zaufać lekarzowi prowadzącemu i stosować się do jego zaleceń. Nie można jednak całej odpowiedzialności zrzucać jedynie na lekarza. Lekarz daje tylko wskazówki, a de facto to kobieta ciężarna na co dzień zmaga się z cukrzycą, powinna obserwować swój organizm, jego reakcje na różnego rodzaju posiłki, dawkę insuliny, a także przewidywać, co może się stać na przykład po zjedzeniu drożdżówki.

Zdaję sobie sprawę, że większość kobiet wzbrania się przed insulinoterapią ze względu na konieczność podania jej podskórnie. Insulina jest bardzo delikatnym hormonem białkowym, który ulega uszkodzeniu w przewodzie pokarmowym. Spożyta w formie doustnej (której nie ma) po prostu nie zadziała, więc iniekcja pod skórę to jedyny sposób jej podania. Jeśli obawiacie się podawania sobie insuliny, zobaczcie jak wygląda igła (6mm) i pen (urządzenie do podawania insuliny). Podanie insuliny nie wymaga wkłucia w żyłę (to jeden ze stereotypów). Podaje się ją podskórnie np. w ramię, udo czy brzuch. To niemal nie boli, jeśli higienicznie i regularnie wymienia się igiełki. Nic strasznego.
Ucz się na własnych błędach
Jeśli zjedzenie pachnącej drożdżówki i popicie jej ciepłym mlekiem spowodowało wysoki cukier, to następnym razem lepiej opanować ciążową zachciankę. Raz ok, stało się. Jednak jeśli ktoś ciągle popełnia ten sam błąd i nie wyciąga z niego wniosków, to jest to bynajmniej dziwne. Warto zapisywać jakie potrawy nie powodują wyskoków. Potem do nich wracać i sporządzić sobie taką własną, osobistą czarną listę produktów, których unikamy. Dla jednych będzie to np. mleko z rana, dla innych jakiś owoc, który wyjątkowo źle wpływa na poziom glikemii. Dzięki temu łatwo opracować też swoje własne patenty. Np. mogę zjeść kawałek lekkiego sernika bez spodu, jeśli później pójdę na godzinny spacer (to jest przykład!). Nie ma jednej recepty dla wszystkich – organizm każdej kobiety jest inny i inaczej reaguje na spożywane produkty. Oczywiście można kierować się indeksem glikemicznym, ale każdy organizm reaguje inaczej. Warto mieć tego świadomość i brać odpowiedzialność za swoje decyzje żywieniowe. I mamie i dziecku to wyjdzie na zdrowie.
Większość kobiet z cukrzycą ciążową wraca do normalnych glikemii po urodzeniu dziecka i/lub po okresie połogu. To tak na pocieszenie. Ciąża trwa tylko 9 miesięcy i cukrzyca wraz z nią najczęściej mija.. Moja nie minie po ciąży, ale o ciąży z cukrzycą przedciążową napiszę Wam już wkrótce. W moim odczuciu jest wiele gorszych chorób od cukrzycy, ale tej też nie wolno lekceważyć. Czasem potrafi nieprzyjemnie zaskoczyć.

101 komentarzy
Wpaniały post
Dziękuję 🙂
Hmm z tego co wiem (mam cukrzycę ciazowa) to norma jest nie do 140 a do 120. Pozdrawiam
Witaj 🙂 Rzeczywiście do roku 2016 tak było, jednak w 2017 roku Polskie Towarzystwo Diabetologiczne zmieniło zalecenia i cytuję fragment dotyczący cukrzycy i ciąży: „na obecnym etapie wiedzy za docelowe uznaje się następujące wartości glikemii w samokontroli:
— na czczo i przed posiłkami: 70–90 mg/dl (3,9–5,0 mmol/l);
— maksymalna glikemia w 1. godzinie po rozpoczęciu posiłku: < 140 mg/dl (< 7,8 mmol/l); — między godziną 2.00 a 4.00: > 70–90 mg/dl (> 3,9–5,0 mmol/l)”
Całe zalecenia znajdziesz na stronie PTD, o tutaj: https://cukrzyca.info.pl/zalecenia_kliniczne/zalecenia_kliniczne_dotyczace_postepowania_u_chorych_na_cukrzyce_2017
Cytowany fragment znajdziesz na stronie 55A. Oczywiście im lepsze wyrównanie tym korzystniej dla mamy i dzidziusia, nie mniej jednak normy są takie, jak piszę. Dużo zdrówka dla Was!
Jestem za granica i tu jest tez do 120
Tak masz rację teraz jest 140 mar po jedzeniu i ważne żeby pomiar czasu należy rozpocząć w godzinę od rozpoczęcia posiłku. To wiele zmienia. Ja mam na czczo za wysoki cukier, a po jedzeniu nie i owoce mogę jeść nawet wieczorem, sok do kolacji u mnie to zły pomysł, ale mleko do kawy na śniadanie nie podnosi mi cukru. Myślę że trzeba się obserwować i odkryć samemu kiedy i co nam podnosi cukier.
Cześć, ja mam dziwną sytuację bo jestem w 25 tyg i zanim pojechlam na badanie o 6:40 miałam 76 na czczo. O 8:15 miałam pobranie krwi na czczo i wyszło 122. Po glukozie 75 po pierwszej godzinie miałam 238 a po 2 -177. Jestem pewna że cos jest nie tak i zamierzam powtórzyć to badanie. Ale… że do ginekologa to wiem, ale wizyte mam 4 maja. Czy prócz powtórzenia badania powinnam do tego czasu zrobić coś jeszcze?
Z tego co zrozumiałam, mierzyłaś poziom cukru w domu glukometrem przed wyjściem? Nie można porównywać wyników z glukometru i krwi. Wszystkie wyniki badań laboratoryjnych są podwyższone. Może skonsultuj ponowne wykonywanie badania z lekarzem prowadzącym.
Świetny post. Dziękuje
Cieszę się 🙂 i pozdrawiam!
Witam. Ja również mam problem z cukrem w ciąży ale tylko na czczo. Czy ktoś mi może podpowiedzieć jak z tym walczyć dietą? Bardzo mi zależy na uniknięciu insuliny. Dzięki.
Niestety, to nie jest takie proste.. Czasami mimo najszczerszych chęci i rygorystycznej diety insulina bywa niezbędna i nie ma co jej demonizować. To nic strasznego. Nie ma jednej odpowiedzi na Twoje pytanie, bo ile osób, tyle przypadków. Powinnaś przedyskutować to z lekarzem (diabetologiem). Nikt nie przepisze Ci insuliny, jeśli da się cukry wynormować dietą (w każdym razie nie powinien).
[…] Tekst nie obejmuje zagadnienia objawów cukrzycy u kobiet w ciąży. Jeśli podejrzewasz u siebie cukrzycę ciążową, przejdź do innego wpisu: CUKRZYCA CIĄŻOWA […]
Witam. Proszę o odp czy to cukrzyca. Jestem w 10 tyg ciazy. Miałam robiona krzywą cukrową. Wynik na czczo 95, po godzinie 119, po 2 godzinach 104.
Normy w laboratoriach mogą się od siebie różnić, stąd sugeruję, żeby wyniki omówić ze swoim lekarzem.
Witam. 3 tygodnie temu robiłam krzywa cukrowa. Moje wyniki wyszły następująco: 93/195/122
Byłam u ginekologa i zalecił powtórne zrobienie krzywej . Odebrałam wyniki A tu szok : 92/202/173
Dodam, że od ok 2 tygodni mierze sobie cukier glukometrem i fakt na początku przez 2 dni miałam wysoki cukier. Zaczęłam jeść mniej A częściej i wyniki są idealne. Dlaczego natomiast z testu OGTT wyszły takie wyniki??
Jeśli miałaś wysokie cukry i dietą udało Ci się je unormować, to myślę, że bez potrzeby drugi raz robiłaś krzywą. No i potwierdziła ona diagnozę. Test polega na przyjęciu glukozy, która ma wysoki indeks glikemiczny i pokazuje jak organizm sobie radzi z cukrami. Sama mówisz, że jesz mniej i częściej, a tu jednorazowo BACH, dużo węglowodanów. Stąd wyższe wyniki. Przy cukrzycy ciążowej, im bardziej zaawansowana ciąża, tym większa insulinooporność.
Czy pomiary w domu na czczo 91 do, 93 większość 87,88,89 są podstawą do insuliny nocnej?
Mam pytanie, czy czas 1h po posiłku liczyć od momentu rozpoczęcia jedzenia czy po ostatnim kęsie?
Od rozpoczęcia jedzenia
W przewodniku dietetycznym dla pacjentek z cukrzycą ciążową (który dostałam od ginekologa prowadzącego) jest wyraźnie napisane, że od ostatniego połkniętego kęsa pożywienia i ostatniego połkniętego łyku napoju odliczamy godzinŕ i dokonujemy pomiaru. Skąd ta rozbieżność, jeśli można zapytać?? I dlaczego powinno się mierzyć godzinę od rozpoczęcia jedzenia? Będę Pani wdzięczna za wszelkie wyjaśnienia. Pozdrawiam serdecznie.
Myślę, że 5 czy 7 minut nie robi jakiejś specjalnej różnicy, no chyba że ktoś je godzinę, ale to i tak wyniki będą zafałszowane. Trawienie rozpoczyna się już w chwili pierwszego kęsa, zatem kiedy zacząć odmierzać czas, to kwestia uznaniowa. Jeśli lekarz tak zalecił, proszę się stosować zaleceń lekarza. Mi kiedyś zalecono mierzyć od chwili rozpoczęcia jedzenia 🙂
Witam . Czy jednorazowy skok cukru do 175 po skończeniu posiłku który trwał 10 minut może zaszkodzic dziecku?
Bardzo się martwię . Dodam że codziennie cukier w normie tylko dzis jednorazowo skoczył.
Nie martw się. Więcej szkody wyrządzi Twój stres, niż taki króciutki wyskok cukru. Jeśli jest szybko opanowany, nie masz się co martwić.
Nie rozumie? jaki skok? przecież to jest normalne ,ze jak zjemy czekolade np. to cukier nie będzie 120-140 tylko np. 170-190…. tak jak z ciśnieniem jakby człowiek miał non stop 120/80 to by nie żył , organizm zdrowy reaguje nap na stres i ciśnienie skacze 140/90 puls 100 ale po pół h wraca uspokaja się i tak samo jest z cukrem. Jeżeli się mylę proszę mnie sprostować bo nie chcę wprowadzać w błąd.Pozdrawiam 🙂
No nie do końca. U osób zdrowych poziom glikemii nie wzrasta powyżej 140 mg/dl niezależnie od spożytego posiłku. Poziom glikemii nie jest cały czas równy, ale zakres wahań jest ograniczony.
Witam mialam cukrzyce ciazowa.
Jak teraz po ciazy mam sie sugerowac normami
Co osoba to inna opinia
Prosze o porade
Jeśli cukry wróciły do normy, to normami dla osób zdrowych. Po zakończeniu karmienia piersią, warto jest zrobić test obciążenia glukozą (dla pewności). Życzę, żeby cukrzyca bezpowrotnie minęła.
Moje pytanie brzmi, czy powinnam mierzyc cukier przed kazdym posilkiem? Bo wydaje mi sie, ze moja diabetolog nie wspomniala nic na ten temat. Mowila o mierzeniu cukru na czczo i godzinę od rozpoczęcia kazdego posilku.
Jeśli jesteś jedynie na diecie, to wydaje mi się, że wystarczy po posiłkach, ale jeśli będziesz spokojniejsza znając swój poziom cukru przed posiłkiem, śmiało mierz.
Wyszla mi cukrzyca ciazowa, od kilku dni sprawdzam 4x dziennie, dzis 2 godz po kolacji( zupa z warzyw z miesem indyka podsmazanym) 36 rano tez nisko bylo, z koleii wczoraj po kolacji 176 po slodkim rogalu, na czczo 44 czym az takie skoki sa spowodowane, o ile ze za duzo 'slodkiego’ to w gore ale dlaczego az tak w dol
Trudno jest znaleźć przyczynę niskich cukrów, jeśli wiadomo tylko, że jesteś w ciąży i masz cukrzycę ciążową. Jaki to tydzień ciąży, czy przyjmujesz jakieś leki hipoglikemizujące? U zdrowych kobiet podczas ciąży zazwyczaj glikemie bywają niższe, ale Ty musisz rozmawiać ze swoim lekarzem. Internet Ci nie odpowie.
Witam u mnie po stosowaniu diety zaleconej przez diabetologa cukry są w nocy (120-147) i nad ranem wyższe . Na czczo 93-99 po śniadaniu 120- 137 a w ciągu dnia godzinę po posiłku 83-98 kilka razy były ponad 100 max 112 jak to rozumieć.
Hmmm… a co tu rozumieć? Niektóre kobiety w ciąży mają zaburzenia gospodarki węglowodanów i muszą dbać o prawidłowy poziom cukru we krwi, obserwować organizm i odpowiednio reagować, konsultując wszystko z lekarzem prowadzącym.
Witam czy ktoś pomorze interpretacji badań moja glukozy na czczo 87 norma kasy 70 do 100 a po godzinie mam 147 a po 2 godzinach 151 czy oznacza że mam cukrzycę ciążowy
Hej Żaneta, wyniki zawsze konsultuje lekarz. Biorąc pod uwagę Zalecenia Polskiego Towarzystwa Diabetologicznego (PTD), to wyniki, które podałaś mieszczą się w normie. Nie martw się na zapas i po prostu porozmawiaj z lekarzem 🙂 Dużo zdrówka dla Ciebie i malucha!
Witam, jestem w 36 tygodniu ciąż. Dietę stosuję od 28 tygodnia. Ogóle nie mam problemów z poziomem cukru, jednak sporadycznie zdarza się wynik na czczo 91 92. Trochę się martwię. Czy mam powody do obaw? Nie rozumiem także dlaczego uzyskuję rozbieżne wyniki cukru z innych palców. Przykładowo ż jednej ręki wynik 92 z drugiej 87.
Hej Marta 🙂 Nie masz się co martwić, jeśli tylko od czasu do czasu masz 91 na czczo. Najlepiej, jeśli masz wątpliwości, porozmawiaj o tym z lekarzem, powinien Cię uspokoić. Czemu masz inne wyniki z różnych rąk? Bo tak już jest. Może się zdarzyć, że delikatnie inne będą wyniki z kciuka i z małego paluszka, ale te różnice wynoszą około 5mg/dl, czyli tak na prawdę żadna różnica. Glukometr nie mierzy poziomu cukru z krwi żylnej 🙂
Dziękuję za pocieszającą odpowiedź…:) pozdrawiam.
Witam.
Jestem w 15 t.c. Przed ciążą mój cukier wynosił ok.107. Po zajściu w ciążę lekarz powiedział że mam cukrzycę w ciąży. Nie miałam zlecenia na obciążenie.
Stosuję dietę i
insulinę. Moja glikemia na czczo 75-90 a 1h po posiłku max 125. W nocy nie mierzyłam cukru.
Ostatnio w badaniu moczu pojawiły się ciała ketonowe 15 (norma0-5) lekarz powiedział żeby się moczem nie martwic tylko mierzyć cukier o 3 nad ranem.
Mierzyłam 3 noce wyniki: 97, 97,84.
Wizyta dopiero za3 tyg.
Martwię się o cukry nocne. Czy nie są za wysokie?
Z góry dziękuję za odpowiedź. Pozdrawiam
Aniu, nie powinnaś się martwić. Poziom cukru masz w normie, ale porozmawiaj o swoich obawach z lekarzem prowadzącym. Powodzenia!
Jstem w 26 tygciazy, zapobiegawczo kupilam glukometr by sprawdzac jak radze sobie z cukrem. Na czczo cukry idealne. Z krwi zylnej rowniez. Nie robilam obciazenia bo chce iniknac tego badania, jak mi wyjdzie to I tak dieta bede regulowac. Mam problem z mierzeniem 1 godz po posilku. Jesli licze od pierwszego kesa I koncze posilek w 15 min to cukry mam w normie. Sprobowalam zmierzyc 15 min pozniej czyli jakby liczyc od ostatniego kesa I bylo ok 15 ponad norme. Miedzy druga aczwarta godzine tez jest w normie. Jak naprawde powinno byc miedzy 1 sza godz po posilku a druga? Czy my szukamy maksymalny skok I u roznych osob on moze byc w roznym czasie?
Są dwie szkoły. Jedna mówi, że mierzy się od pierwszego kęsa, druga że od ostatniego. Ja zawsze mierzyłam od pierwszego. Musisz zapytać swojego lekarza. Ważne jest też tempo zjadania posiłku. Oczywiście nie zdrowo jest jeść zbyt szybko, ale jeśli rozwlekasz jedzenie w czasie, to węglowodany nie zdążą się wchłonąć. Odpowiadając na Twoje pytanie, powinno być max 140.
Na teście obciążenia glukoza wyszla mi cukrzyca, na czczo mialam cos okolo 109 mg/dL. Odrazu po tym zakupiłam paski i glukometr. Zaczelam stosowac diete cukrzycowa, posilki co 3h, zero cukru do kawy/herbaty, warzywa surowe, owoce sporadycznie do 18, sama woda, pieczywo pełnoziarniste, ostatni posiłek przed snem – jogurt naturalny, kefir lub serek wiejski. Cukier na czczo na glukometrze nadal większy niz powinien byc. 14.03 bylam w szpitalu w Warszawie na Karowej, stricte zajmujacym się ciezarnymi z cukrzyca. Zobaczyli, ze mimo diety cukier wysoki na czczo, otrzymalam pena i receptę na insulinę. W tym czasie mialam/mam przeprowadzkę i niestety (stety) przerwałam dietę tj. zjadam śniadanie cukrzycowej mamy, zdrowy obiad, kolacje tak juz drugi tydzień unikam cukrow, pije duzo wody, ani razu NIE przyjęłam insuliny i na czczo mam poniżej 95mg/dL. Czy to możliwe żeby mi sie cukier tak unormował? Bo nie wiem czy się martwić tym.
Czy cukier po posilku okolo 82 nie jest za niski?
Czy jesli zaczne przyjmować insuline z pena nie zaszkodze dziecku mimo dobrych wynikow?
Cukier w normie, więc się ciesz i o ile jest prawidłowy, to nie podawaj insuliny, nie ma takiej potrzeby. Prawdopodobnie w związku z przeprowadzką masz dużo aktywności fizycznej, co przekłada się na lepsze wyrównanie glikemiczne. Jednak nie spoczywaj na laurach i kontroluj poziomy. Możliwe, że w końcowym etapie ciąży, insulinooporność będzie rosła i insulina będzie wtedy niezbędna. Cukier 82 nie jest za niski, jest w normie. POWODZENIA!
Witam, jestem w 16tc. Mam cukrzycę ciazową. Wyniki po godzinie po posiłku niekiedy ( nie częściej niż raz dziennie ) ok. 156. Czy martwić się tym? Unikam cukrów, ale mimo śniadania graham z ogórkiem i trochę twarogu chudego cukier za wysoki.
Ewo, nie martw się na zapas. W ciąży stres jest niewskazany, a w dodatku stres też może niekorzystnie wpływać na glikemie. Cukrzyca w ciąży, stwierdzona na początku ciąży, wcześniej niż standardowo po obciążeniu glukozą w 24-26 t.c. oznacza, że Twój organizm może mieć trudności z utrzymaniem glikemii w normie w kolejnych tygodniach. Nie jest to Twoja wina, tylko gospodarki hormonalnej charakterystycznej dla ciąży, hormonów przeciwstawnych do insuliny produkowanych przez łożysko. Dobrze, że trzymasz dietę i kontrolujesz glikemie, jest to punkt wyjścia dla Twojego lekarza prowadzącego i diabetologa, pod którego opieką mam nadzieję jesteś 🙂 Trzymaj się i nie stresuj, bo to i tak niczego nie zmieni.
Witam jakie są normy mierzenia glukometrem cukru we krwi diabetologa mam dopiero w czwartek A chciała bym sobie sprawdzać już teraz dzisiaj po obiedzie po godzinie miałam 140 a po kolejnej godzinie 73 niewiem czy tak ma być czy spadło mi za szybko
Wszystko w normie. Generalnie w ciąży lepiej, jeśli cukry są niższe niż wyższe. 140 to taka granica godzinę po posiłku, a potem fajnie jeśli wraca do punktu wyjścia i spada poniżej 100 mg/dl.
Witam, jestem w 26 tygodniu ciąży w miałam badanie glukozy na czczo wynik lekko podwyższony 95 po godzinie 135, po 2 godzinach 119. Poprzedniego dnia trochę przesadziłam z ciastem czy to mogło mieć wpływ na podwyższony poziom glukozy na czczo czy powinnam skonsultować wyniki z diabetologiem?
Tak, to co jadłaś wieczorem mogło mieć wpływ na wyniki, ale może też mówić o tym, że Twój organizm nie radzi sobie z większą ilością węglowodanów. Wyniki są totalnie na granicy 🙂
Witam,jestem w 14tc. Od kilku dni mierze cukry,z powodu cukrzycy ciążowej. Na czczo zawsze 93,po posilkach w normie. Jak zbic cukier na czczo,zjesc cos w nocy? Czy powinnam sie z tym odrazu udac do lekarza?
Obawiam się, że jedzenie w nocy nie obniży porannej glikemii 😉 Glikemia na czczo powinna wynosić 70-99mg/dl, zatem jest ok. Tym bardziej, jeśli po posiłkach jest dobrze. Generalnie warto rozmawiać z lekarzem o każdych zmianach.
Dzień dobry,
kończę właśnie 27 tydzień, cukrzycę ciążową wykryto u mnie w połowie 23 tygodnia z wynikami 95,8/220/186. Diabetolog zapisał mi na wszelki wypadek insulinę – uznał że cukry wysokie i może się okazać, iż samą dietą ich nie zbiję. Zapisał na wszelki wypadek, ponieważ następnego dnia jechaliśmy na 6 tygodniowy urlop na drugi koniec świata, od momentu diagnozy jestem poza granicami Polski, do kraju wrócę pod koniec 29 tygodnia i nie mam możliwości skorzystania z pomocy lekarza. W pierwszych czterech dniach zdarzało mi się nawet 180 po śniadaniu. Od trzech tygodni zdarzy mi się wyskok w ciągu dnia po jedzeniu max 143-147. Nie jest to po jakimś konkretnym posiłku, raz będzie to po owocach, które jem na drugie śniadanie, innym razem po obiedzie, jeszcze innym po kolacji. Podkreślam, że wyskok tego typu jest jeden w ciągu dnia, czasem co drugi dzień. Nawet jeśli jest ten jeden wyskok to po pozostałych posiłkach jest OK (mierzę cukier 6 razy dziennie, tyle ile jem posiłków). Czy to kwalifikuje się do wzięcia insuliny? Od momentu diagnozy, z nerwów, z dnia na dzień schudłam półtora kilo, odzyskałam z tego 0,5kg, ale nie udaje mi się przytyć więcej.
Po pierwsze gratulacje, dużo zdrówka i spokoju. Lekarz nie powiedział Ci kiedy masz brać insulinę? Jakoś nie chce mi się wierzyć. Nie udzielam tu porad medycznych. Poza tym nie znając Cię i mając ograniczoną ilość informacji powyżej, nigdy bym się nie podjęła doradzania. Ograniczaj węglowodany proste i mocno owoce, a może wyskoków w ogóle nie będzie. Wizyta już tylko za dwa tygodnie, dasz radę. Trzymam kciuki.
Witam. Proszę o radę i odpowiedź, bo jestem zła i przerażona. Jestem w 38 tc, kilka dni temu podczas wizyty na izbie przyjęć (słabiej odczuwałam ruchy) pani doktor zauważyła w karcie ciąży, że mam nieprawidłowe wyniki glukozy (na czczo 97, po 1h 149, po 2h 119) i na tej podstawie powinnam od 3 m-cy kontrolować cukier. Mój lekarz uznał te wyniki za normę, co jakiś czas zlecał tylko glukozę na czczo i wyniki były 90, 93, 87, 91, wczoraj miałam 85 (od kilku dni jem inaczej). Dziś w poradni patologii ciąży tylko potwierdzono diagnozę i zalecili kontrolować cukier. Resztę mam sobie doczytać w internecie… USG wykazało poprawne przepływy i tętno w normie, mała jest dość okrągła ale niewiele powyżej normy. Mój lekarz jest na urlopie do końca miesiąca. To już będzie po terminie. Glukometr otrzymam za 2-3 dni. Jestem przerażona, czy coś mogłam zrobić dziecku nieświadomie? Czasem jadłam słodycze i dużo owoców. Jest szansa że nic dziecku nie będzie?
Spokojnie. Nie świruj i słuchaj się lekarza, który Cie prowadzi. Cukry są ok, nie panikuj. Jak parę razy pomiędzy, ni Ci się nie stanie, a będziesz spokojniejsza:) Trzymam kciuki za Was!
[…] Przepis na sushi dla diabetyka. Zaskakująco smaczne, wyjątkowe i niskowęglowodanowe rolki z… kalafiora i warzywnych dodatków z wędzonym łososiem. Idealne na kolację lub popołudniowe spotkanie z przyjaciółką z cukrzycą ciążową. […]
Witaj. Czy mogłabyś mi pomóc? Mam cukrzycę typu 2, obecnie jestem w 27 tygodniu ciąży. Od początku ciąży jestem na insulinie. W chwili obecnej biorę 27 jednostek bazy wieczorem i 17 jednostek rano. Do każdego posiłku przelicznik 2,5 j/ww plus 1 j. Przed każdym posiłkiem czekam 30 minut po podaniu insuliny i dziele posiłek na dwa razy. Za każdym razem mam za wysoki cukier po jedzeniu. Najgorzej jest wieczorami. Nie rozumiem dlaczego. Podaję insulinę a cukier nie spada. W końcu jak już coś zjem nawet unikając węglowodanów to cukier nadal rośnie. Pije ponad 3 litry wody dziennie plus herbaty ziołowe. Nie wiem co robić. Diabetolog zwiększa mi tylko dawki insuliny a ginekolog wyzywa że tyję. Nie jem dużo. Jem regularnie a tyje pewnie przez insulinę.
Hej, widać masz bardzo dużą insulinooporność i szczerze, to niewiele z tym zrobisz. Sama też wyglądam w ciąży jak pączek, pogodziłam się z tym, ale oczywiście jadam zdrowo i racjonalnie (żeby nie wyglądać jak 3 sklejone pączki). Jak tak wolno rozkręca Ci się insa, to możesz dawać ją nawet godzinę wcześniej, w pierwszej ciąży byłam na penach i tak robiłam. Jeśli możesz to spaceruj i aktywnie spędzaj czas. Nie ma więcej recept. Musisz uzbroić się w cierpliwość, jeszcze tylko 3 miesiące 🙂 Powodzenia!!
[…] W artykule pt. „Cukrzyca niejedno ma imię” oprócz wiadomości istotnych dla kobiet z cukrzycą ciążową, poruszam tematy istotne dla kobiet z cukrzycą przedciążową. Uważam, że coraz więcej jest […]
Witam, proszę o radę. W 25 tygodniu ciąży zrobiłam krzywą cukrową wyniki następujące:
na czczo: 71mg/dl
po 1 godz.: 187 mg/dl
po 2 godz.: 152 mg/dl
Dodam że cukier na czczo mierzony co jakiś czas jest w granicach 70-75mg/dl
Czy to cukrzyca ciążowa? Jest się czym martwić? Czy powinnam umówić się na wizytę do diabetologa?
A kiedy masz wizytę u ginekologa? Wyniki po godzinie i po dwóch są podwyższone, więc pewnie będziesz musiała zwrócić uwagę na ilość i jakość węglowodanów w diecie. Zapytaj lekarza prowadzącego czy wymagana będzie konsultacja diabetologiczna (niektórzy położnicy sami prowadzą kobiety z cukrzycą ciążową). I nie martw się. Martwienie nic nie pomaga.
[…] cukrzycy, to w sieci można znaleźć sporo materiałów. Tylko na moim blogu znajdziecie posty o cukrzycy ciążowej, o planowaniu ciąży przy cukrzycy typu 1, o tym jak wypożyczyć pompę insulinową z programu […]
Witam! Mam taka zagwostke, wykonywałam dwa dni temu krzywa cukrowa i wyszły mi takie wyniki:
Na czczo 84 mg/dl
Po 1 godz. 157 mg/dl
Po 2 godz. 173 mg/dl
Nie byłam jeszcze u ginekologa, ale załatwiłam sobie glukometr od koleżanki, która miała cukrzyce ciążowe i sobie sama zaczęłam mierzyć ten cukier. W ciągu tych dwóch dni stosuje dietę jaka dotychczas, ograniczyłam jedynie słodycze (które lubiłam podjadać), i po wszystkich posiłkach glukoza w normie, na czczo tez. Nawet pokusiłam się o zjedzenie loda rożka truskawkowego i po nim tez cukry były okej. Stad moje pytanie, bo trochę się naczytałam, ze dietę trzeba trzymać i to bardzo restrykcyjnie. Ale jeśli po posiłkach, nawet niekoniecznie dietetycznych (np. Obiad zupa jarzynowa, ziemniaki i ryba w panierce) cukry były okej, to czy można je normalnie jeść i po prostu kontrolować po jakich cukier jest wysoki i tych unikać?
Dodam, ze jeszcze mam wątpliwości w przypadku krzywej, bo byłam w trakcie brania antybiotyku, nie brałam go przed krzywa ani w czasie, ale jednak organizm nie był w pełni zdrowy. Czy to tez ewentualnie mogło zawyżyć wynik krzywej i na nią wpłynąć?
Hej Ola 🙂 No wyniki po obciążeniu masz trochę podwyższone, co wskazywałoby na cukrzycę. Ale ja nie jestem tu od stawiania diagnoz. Z doświadczenia wiem, że przy cukrzycy, kiedy organizm zwalcza jakąś infekcję cukry bywają podwyższone. Więc możliwe, że masz zaburzoną tolerancję węglowodanów w ciąży plus ta infekcja i stąd te wyniki po obciążeniu. Bardzo rozsądnie, że mierzysz cukry. Dzięki temu wiesz jak Twój organizm reaguje na posiłki i możesz wykluczyć to, co Ci nie służy. Jedz normalnie, nie szalej z rygorami, ograniczaj cukry proste i kontroluj 🙂 Porozmawiaj o wątpliwościach z lekarzem, może ponownie Cię skieruje na OGGT i koniecznie weź z sobą dzienniczek pomiarów, który prowadzisz 🙂
Dzień dobry,
od tygodnia wykonuję u siebie pomiary glukometrem – wyniki na czczo niestety przekraczają normę (wahają się w granicach od 94-99), ale wyniki godzinę po posiłkach są w normie. Niepokoi mnie jednak, że w ciągu pierwszych kilku dni wyniki po posiłkach były w granicach od 100-120max, teraz są w granicach 120-140, a trzymam dietę – np. jednego dnia jadłam danie x i miałam godzinę po cukier ok. 110 a wczoraj zjadłam to samo i miałam 133.Z czego może wynikać taka rozbieżność? Wiem,że dopiero zaczynam pomiary i jeszcze wszystko może się wydarzyć, ale zaczęłam się zastanawiać, czy może coś jeszcze wpływa na te wartości?
Pozdrawiam
Hej Magda 🙂 Po pierwsze gratulacje! W którym tygodniu jesteś? Jeśi to końcówka, to spokojnie podejdź do tematu, dietą można wiele zdziałać. Co może wpływać na wartości? Odpowiedź jest banalna – ciąża. Czasem mimo diety, nieuniknione jest włączenie insuliny. To na prawdę szczególny stan, w organizmie zachodzi wiele zmian hormonalnych. Niektóre niestety niekorzystnie mogą wpływać na metabolizm węglowodanów i przyczyniają się do podwyższenia cukrów. Jeśli chodzi o takie rozbieżności +/- 10mg/dl, to tak bardzo bym się do tego nie przywiązywała. Czasem badanie z palca środkowego i małego mogą dać różne wyniki. Przecież glukometr to nie laboratorium. Ważne, żeby mierzyć zawsze jednym glkometrem i regularnie. Na wartości glikemii ma również wpływ Twoja aktywność fizyczna – w skrócie, więcej aktywności to lepsze cukry. Ale pamiętaj, żeby się nie przeforsować. Trzymam za Was kciuki!
Dziękuję za odpowiedź! Trochę się uspokoiłam, na początku panicznie bałam się perspektywy kłucia się insuliną, teraz poczytałam i boje sie już mniej a czuje że to nieuniknione, bo jestem w sumie trochę za połową – 27tydzien.
Czego się nie robi dla dziecka? Nie stresuj się na zapas, bo każda ciąża jest inna i trudno przewidzieć jak będzie dalej. Na pewno taka dieta nie jest łatwa, ale świetnie sobie dajesz radę.
Dziękuję za wsparcie. Mam jeszcze jedno pytanie jak sobie radzić z głodem? Czasami jest tak że już godzinę po posiłku ( niezależnie czy to posiłek główny czy przekąska) odczuwam silny głód. Jem w tym momencie ok 7 posiłków dziennie co 2-2,5 godziny a mimo wszystko jestem czasem strasznie głodna między posiłkami….
Dzień dobry 🙂
Minęło juz 13 tygodni od porodu. Cukrzyca po porodzie minęła, jednak po miesiącu wróciła- wraz z rozkręceniem się laktacji. Na razie jestem na insulinie nocnej i do posiłkowej. Czy jest jeszcze szansa aby przeszła ? Jeśli nie to kiedy powinnam wykonać jakieś badania w kierunku określenia typu cukrzycy? Jakie badania ?
Cześć Kasiu! Po pierwsze gratulacje, że zostałaś mamą! Co do cukrzycy, to nie potrafię odpowiedzieć na Twoje pytanie. Czy jesteś pod opieką diabetologa? To lekarz powinien Cię poprowadzić i odpowiedzieć na wszystkie Twoje pytania. Z mojego doświadczenia, znam co najmniej 3 dziewczyny, które rozpoczęły swoją przygodę z cukrzycą typu 1 od ciąży. Możesz zrobić przeciwciała i c-peptyd, to będziesz miała pewność. Z serducha życzę Ci, żeby minęło, ale jeśli nie minie, to też da się żyć. Ściskam!
Dziękuję i również Tobie gratuluję córeczki. Tak, jestem pod opieką diabetologa 🙂 Jutro go wypytam o ile moja córcia da nam porozmawiać. Przeczytałam, że do tych badań trzeba być na czczo jednak nic nie piszą o insulinie. Czy na noc można wziąć? Dziękuję za odpowiedź i pozdrawiam serdecznie.
A dlaczego mierzymy stężenie glukozy godzinę od rozpoczęcia posiłku? Bardzo mnie to zastanawia, a nie mogę nigdzie znaleźć odpowiedzi.
Wygooglaj sobie „Standardy Polskiego Towarzystwa Ginekologów i Położników postępowania u kobiet z cukrzycą”. Można ściągnąć z netu. Dużo informacji w publikacji i w treści między innymi jest jasno określone, poziom glikemii w godzinę po rozpoczęciu posiłku 🙂
Witam, dzisiaj odebrałam wyniki krzywej cukrowej: na czczo 4,60 mmol/L , po godzinie 10,10mmol/L i po dwóch 9,00 mmol/L
Strasznie się martwię czy to cukrzyca? Proszę o odpowiedź poniewaz do wizyty u ginekologa zostalo kilka dni.
Przeliczając na mg/dl to masz:
– na czczo – 82 mg/dl, czyli ok
– po 1h – 181 mg/dl czyli trochę za dużo
– po 2h – 162 mg/dl też za dużo
Na wynikach z pewnością masz zakresy referencyjne badań. Wyniki mogą wskazywać na cukrzycę ciążową, ale skonsultuj się z lekarzem.
Nie martw się na zapas. Wszystko jest do ogarnięcia.
Witam, proszę o radę, bo niepokoje się swoimi wynikami glukozy. Jestem obecnie w 32 tc. Test obciążenia w 26 TC. 75g wyniósł:
na czczo 86
po 1h 190
po 2h 131
Diabetolog zalecił pomiary glukometrem i wyznaczył odległa wizytę kontrolną na 35 tc ( jeszcze 3 tygodnie).
Od 3 tygodni jestem na diecie i robię pomiary, a moje cukry na czczo są między 110-120 (najmniej 105, najwięcej 130). Po półtora tygodnia pomiarów udało mi się uregulować cukry po posiłkach, czasem zdarzy się wynik ponad normę, ale nie codziennie.
Kontaktowałam się z poradnia diabetologiczna po 2 tygodniach robienia pomiarów, ale zalecono dalsza diete i czekanie na wizytę… Czy rzeczywiście być spokojnym, czy wysokie cukry na czczo nie zaszkodza dziecku? Ginekolog uznał że diabetolog zapewne przepisze mi insulinę, ale jeśli dostanę ją, to dopiero na wizycie w 35 tygodniu ( czy to nie trochę późno, bo termin porodu lada moment, szczególnie że poród może być wywoływany wcześniej..). Powinnam czekać na wizytę czy szukać porady w innej poradni ewentualnie wymóc wcześniejszą wizytę u kogoś innego?(mój diabetolog jest na urlopie). Jestem spokojna, bo dziecko nie jest powiększone ani obtłuszczone, ale nie chciałabym innych komplikacji po porodzie. Pozdrawiam
Witam, skontaktowałam się ponownie z poradnia diabetologiczna ze swoimi wątpliwościami. Z racji nieobecności lekarza, insulinę ma przepisać lekarz rodzinny. Pozdrawiam
Dzień dobry,
Mam PCOS i insulinooporność. Jestem w 24 tygodniu ciąży i biorę metforminę (Glucophage 750xr), dzieki której cukier utrzymuje się w bezpiecznych widełkach. Czy samo takie badanie krzywej cukrowej które mi teraz zlecono nie jest niebezpieczne dla dziecka? Dodam ze z cukru musiałam całkowicie zrezygnować na czas ciąży – zalecenie lekarza prowadzącego.
Cześć. Moim zdaniem, jak już wiesz, że masz insulinooporność i stosujesz dietę z ograniczoną ilością węglowodanów, a nawet bierzesz leki uwrażliwiające organizm na insulinę, takie obciążenie jest zbędne. Powinnaś być traktowana jak pacjentka z cukrzycą ciążową – kwestia czy masz diabetologa czy to są zalecenia ginekologa? Z tego co wiem, to w Polsce metforminy w ciąży się nie stosuje (na Zachodzie tak), więc to już musisz przedyskutować z lekarzem. Jak Ci wyjdzie duża glukoza po obciążeniu, to po prostu będziesz miała czarno na białym potwierdzenie cukrzycy ciążowej. Krótkotrwała hiperglikemia nie jest niebezpieczna dla dziecka, ale w sumie nie widzę sensu, żeby na nią się narażać. Porozmawiaj z lekarzem (najlepiej diabetologiem).
Dziękuję serdecznie za odpowiedź,
Były to zalecenia mojego ginekologa prowadzącego ciąże.
Zrobiłam ostatecznie ten wynik (mam cichą nadzieję, że to już ostatni raz) i oto rezultaty:
Glukoza: 0’ – 81,1; 1h – 180,5; 2h – 133,2
Insulina: 0’ – 7,86; 1h – 275,5; 2h – 125,9
Czy jest mi pani w stanie powiedzieć czy to już cukrzyca ciążowa? Ta druga wartość glukozy chyba przekroczona. Do tego patrząc na wynik insuliny wygląda to chyba raczej na hiperinsulinemię niż insulinooporność, prawda? Pozdrawiam ciepło,
Dom
Tak, wyniki wskazują na cukrzycę ciążową. Insulina mocno poszybowała, wygląda na hiperinsulinemię, ale może być i to i to. Powinnaś skonsultować się z diabetologiem, choć jeśli cukry (na czczo i poposiłkowe) będziesz mieć w normie, to pewnie dieta wystarczy 🙂
Bardzo dziekuję i pozdrawiam :))
Witam.
To moja piąta ciąża, a pierwsza przygoda z cukrzycą.
W 30tyg robiłam badanie na obciążenie glukoza:
Na czczo 94,
Po 1h 146
Po 2h 140.
Lekarz stwierdził, że jestem na granicy normy i żebym przeszła w tryb diety cukrzycowej. Zatem stosuje dietę, glukometr na czczo i 3x po głównych posiłkach. Cukier utrzymuje się na poziomie 110-130 max 1h po posilkach. Natomiast zastanawia mnie wartość na czczo, ostatni posiłek ok. 22, w nocy cukru nie mierze (nie zalecone przez lekarza) i nie podjadam (chociaż tutaj zalecenie, że jak mnie mocno będzie ssać, to cos podjeść) a z rana niestety nie zbija poniżej 95. Taka 'uroda’? Co prawda nie przekraczam o dużo jednostek (w poprzednich ciazach na czczo w granicach 74-89) czy tu raczej insulinoopornosc się kłania? Czy może niedokladnosc glukometru (szacunkowe 15%)?
Hej 🙂 Z wynikami nie ma dramatu, ale widać, że jakiś lekki problem jest. Najprawdopodobniej jest to insulinooporność (bardzo często rozwija się w ciąży), więc dieta z niskim indeksem glikemicznym jest dla Ciebie wskazana. W badaniu OGGT też na czczo masz za dużo i jeśli się to powtarza, to nie sądzę żeby to był błąd pomiaru, a tak po prostu jest. Jeśli cukry nie windują po posiłkach powyżej 140 mg/dl, a na czczo nie masz powyżej 100 mg/dl nic bym nie robiła (oprócz trzymania diety). Jeśli glikemie wzrosną, skonsultuj się z lekarzem. Jesteś już na samej końcówce, ale jeśli będziesz mieć wyższe cukry dzieć może szybko przybierać na masie. Wtedy warto rozważyć insulinę (najczęściej raz dziennie), ale to już lekarz musi zdecydować (diabetolog). Trzymam kciuki żeby wszystko było dobrze.
Czesc.
Bardzo sie stresuje. Jestem w 10 tygodniu ciąży do tej pory ginekolog zalecila mi brać tabletki Glucophage 500 mg dwa razy dziennie. Dziś trafiłam do poradni diabetologicznej i od razu mam zakaz brania tabletek i częstsze mierzenie cukru i wizyta po 2 tygodniach.
Martwi mnie czy te tableki mogły zaszkodzić dziecku
Hej. Nie martw się na zapas. Na Zachodzie metformina jest stosowana w ciąży 🙂
Dzień dobry,
Jestem w 33tc, niestety też mam cukrzycę ciążową, czy to prawda że osoby z cukrzycą w ciąży muszą obowiązkowo karmić piersią ? Co jeśli ktoś ma właśnie przeciwskazania do karmienia, a z drugiej strony nacisk że dziecko musi być karmione żeby dziecku cukier nie spadł … ?
Nie muszą 🙂 Dziecko musi być karmione, to fakt, piersią lub butelką.
Hej! Mam pytanie, krzywa w 10tc (bo przed ciążą po2h od krzywej cukier był ok.160) i krzywa wyszła na czczo 92/1h 153/2h 161, czyli cukrzyca. Wizytę u diabetologa mam za tydzień ale od piątku mierzę cukry, na czczo raz miałam 93, reszta poniżej 90, a po jedzeniu max.135. Czy to możliwe (zjadlam torta i drozdzowke i mierzylam cukier co 15 min, przez 2h, miałam max.125) że po takich produktach cukier jest w normie? Czy to oznacza że to mogę jeść? Po 100g chipsów również mierzyłam co 20 min i max.110 cukru. Wiem że to oczywiście nie może być podstawa diety, ale czy jeśli nie przekraczam to oznacza że sporadycznie mogę sobie pozwolić na tego tylu posiłek? I czy to możliwe że tylko czysta glukoza przekracza u mnie cukier (z tego co patrzyłam to 100g chipsów ma 50g węglowodanów czyli mniej niż glukoza więc tak to rozumiem)?
Hej Magda, no wyniki są na granicy. Odpowiadając na Twoje dylematy, to pijąc glukozę dostarczasz samych węglowodanów, które szybko się wchłaniają – dlatego tak szybko podbija. Tort i drożdżówka, a także chipsy zawierają spore ilości tłuszczu, który spowalnia wchłanianie glukozy, wzrost nie jest taki szybki. Jednakże rodzaj tego tłuszczu to nie jest najlepszy wybór w ciąży. Jasne, od czasu do czasu możesz sobie pozwolić, ale z głową 🙂
Dzień dobry, mam pytanie odnośnie stosowania insuliny podczas cukrzycy ciążowej. Czy jeżeli wdroży się leczenie insuliną podczas ciąży to także po porodzie nadal trzeba kontynuować jej aplikacje ? Słyszałam kilka opinii, że kiedy zacznie się brać insulinę to już nie można przestać nawet po porodzie i w dalszym życiu. Jak to jest naprawdę ?
Absolutnie to jest mit. Insulinę stosuje się tylko jeśli jest niezbędna. W ciąży może być konieczna, jeśli nie udaje się osiągnąć docelowych wartości glikemii. Najważniejsze jest zdrowie dziecka i to, żeby rozwijało się prawidłowo. Jeśli to cukrzyca ciążowa, po porodzie odstawia się insulinę i po jakimś czasie robi badanie obciążenia glukozą, aby sprawdzić czy wszystko wróciło do normy. W zdecydowanej większości przypadków tak się dzieje, więc spokojnie.
Mój ginekolog dopiero w 3 trymestrze skierował mnie na badanie cukrów i coś wyszło za wysoko. W poradni diabetologicznej lekarz już 3 raz wróży insulinę, jeśli nie zbije cukru. O ile po posiłkach udało mi się zejść poniżej 140 to na czczo mam do 100 i dalej próbuję zmniejszyć. Czy insulina półtora miesiąca przed porodem ma jeszcze sens?
Może potrzebujesz wieczorem drugiej kolacji (coś niskowęglowodanowego np. twaróg i warzywa, warzywa i jajko, coś w ten deseń). Czasem wywala cukier rano, jak jest za długa przerwa w jedzeniu w nocy. Jeśli nie uda się dietą, insulina ma sens, bo w momencie, kiedy masz za duże cukry (nawet delikatnie), trzustka dziecka pracuje intensywniej i maluch tyje (to jest najprostsza droga do makrosomii). Insulina pomaga unormować glikemie i zmniejsza ryzyko makrosomii, przy czym dla dziecka to bezpieczne (insulina nie przechodzi przez łożysko), a zabezpiecza Twoje cukry. W ostatnim trymestrze mały człowiek rośnie najbardziej.
Dlaczego po niektórych posiłkach poziom glukozy po 3h nadal nie wraca do normy ? Przykładowo 1h po posiłku 135, 2h 120 i 3h również 120. Mam stwierdzona cukrzycę ciążową.
Hej Kasia 🙂 Nie ma jednoznacznej odpowiedzi. Poziom glukozy zależy od wielu czynników, np. od zawartości tłuszczu w posiłkach. Tłuszcz spowalnia wchłanianie glukozy (długo się trawi) i może dłużej masz wyższą glikemię po tłustszych posiłakach? Tego nie wiem, to Ty musisz przeanalizować po jakich posiłkach jest gorzej. Co więcej cukier może rosnąć nie tylko od jedzenia – zmienia się w zależności od tego czy się ruszasz, czy nie jesteś zdenewowana, czy odpowiednio dużo pijesz wody, od pogody, a w Twoim wypadku także od hormonów ciążowych.
Hejo ja tez mam pytanie… niestety w 24 tyg miałam krzywa wyniki 83,184,119 od początku panowalam nad cukrami ale zastanawia mnie jedno zjawisko… cukier po godzinie 121 a po dwóch 128… czyli po 2h poza norma… nie bardzo wiem o co chodzi a wizytę u diabetologa mam 17.04 …. Troszkę mnie dobija ta różnica …
Cukier zależy od wielu czynników. To wyniki z obciążenia czy Twoje pomiary glukometrem? Nie stresuj się na zapas. Nie warto.